עדן טויזר הייתה רק בת ארבעה חודשים כשאמה, שרה, הרגישה שמשהו בבתה הבכורה לא בסדר. "חלה נסיגה בהתפתחות המוטורית שלה", מספר אביה, תומר (37). "היא הפסיקה להתהפך ולא הרימה את הראש. כשהכנסנו אותה לאמבטיה היא לא הגיבה. אני הייתי יחסית רגוע, אבל אשתי, שהייתה בעבר סייעת בגן, הרגישה מיד שעדן לא מתפתחת כרגיל".
אחרי כמה חודשי בדיקות וחוות דעת מזלזלות, שטענו כי התינוקת היפהפייה בריאה לחלוטין וההורים מגזימים בדאגתם, גילתה בדיקה גנטית את האמת המרה: עדן חולה ב־SMA, מחלת שרירית ניוונית, הגורמת לנכות קשה ולמוות בגיל צעיר.
"כל הורה מפנטז על ילדים מושלמים", אומר האב תומר בגילוי לב. "היה קשה לתפוס שהחלומות שלנו נגוזו ברגע. הרופאים אמרו לנו שאין הרבה מה לעשות. היה אפילו פרופסור אחד שביקש למנוע מעדן ניתוח חשוב, בטענה ש'חבל על המאמץ'. אבל מהר מאוד התברר לנו שעל החסר המוטורי עדן פוצתה ביכולות שכליות רבות: בגיל עשרה חודשים היא כבר אמרה את המילים הראשונות, ובגיל שנה וחצי כבר דיברה שתי שפות, עברית איתי ואנגלית עם אמא שלה".
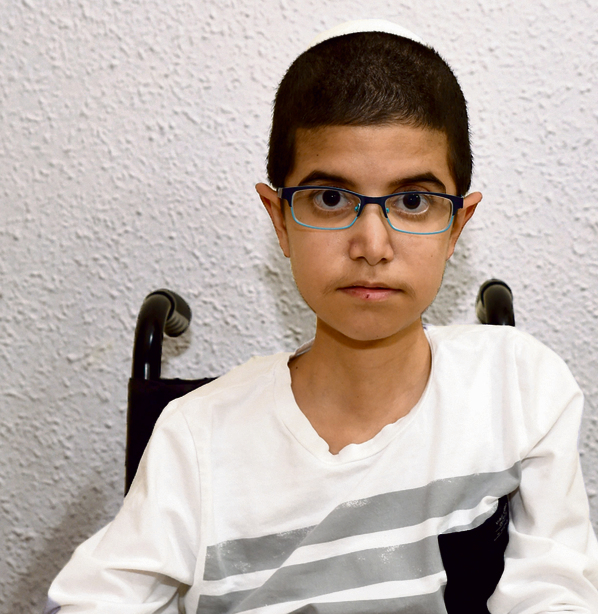
כיום, שש שנים אחרי האבחון ההוא, סובלת עדן בת השבע מנכות פיזית קשה ביותר. היא מעולם לא עמדה ולא הלכה. בגיל שלוש הייתה הילדה הצעירה ביותר בארץ שקיבלה מהמדינה זכאות לכיסא גלגלים. היא ילדה חריפה ונבונה, לומדת בכיתה ב' בבית ספר רגיל, אבל מתקשה מאוד לכתוב. יש לה חברות והיא אוהבת לשחק עם אחותה הצעירה, אבל מוגבלת כמעט בכל פעולה.
"קשה לה להחזיק את הראש, והיא מרימה את הידיים רק עד גובה מסוים", מספר תומר. "במאמץ גדול היא מסוגלת ללחוץ על כפתורי השלט בטלוויזיה. בגיל שנתיים כבר קנינו לה אייפד. הטכנולוגיה מצילה אותנו, כי בזכותו היא יכולה לתפעל עולם שלם כמעט בלי מאמץ".
לאורך השנים הייתה עדן בסכנת חיים שוב ושוב. כתינוקת נחנקה מיוגורט בגן, ורק לאחרונה נאלצה אמה להחיות אותה בבית הספר, לאחר ששאפה ליחה. היא מוזנת ישירות לקיבה, ובלילה מונשמת באמצעות מסכה מיוחדת, שמקלה על שרירי הנשימה שלה. "לכאורה מצבה יציב", אומר תומר, "אבל הכל יכול להשתנות ברגע".
ופתאום צצה תקווה גדולה: בדצמבר 2016 עצרו הוריה של עדן, כמו הוריהם של ילדים אחרים במצבה, את נשימתם, כשמינהל התרופות בארה"ב אישר לשיווק את ספינרזה, תרופה ראשונה מסוגה המונעת את הידרדרות המחלה ואף משפרת את יכולות החולים בה. חלק מהחולים שקיבלו אותה אף חזרו ללכת בכוחות עצמם. מומחים מתארים את השפעתה כ"פלאית". בשל היותה מהפכנית ופורצת דרך, אושרה התרופה בארה"ב לשימוש בקרב כלל החולים הסובלים מתסמיני המחלה, אך עלותה בלתי נתפסת: כ־2.5 מיליון שקל לחולה בשנת הטיפול הראשונה, ו־1.25 מיליון בשנה השנייה.
כך שיחד עם התקווה האדירה לשיפור במצבה של עדן, הגיעה גם האכזבה המרה. ההורים הבינו שלמרות האפשרות המסעירה לשיפור במצבם הקשה של ילדיהם החולים, ספק אם יזכו לקבל את התרופה היקרה.
"הרבה שנים ייחלנו לטיפול שיעזור לעדן", אומר תומר. "אנחנו רוצים להציל את החיים של הילדה שלנו. לתת לה הזדמנות לחיות יותר זמן ויותר טוב, אבל אין לנו סכום כזה. גם לטיפולי החמלה, שניתנים בחינם לתינוקות שחולים בסוג הקשה יותר של המחלה, עדן לא מתאימה.
הבעיה היא שהזמן פועל לרעתנו. כל חורף מוביל לסיבוכים ולשפעת, וכל צינון הופך ברגע לדלקת ריאות, שעלולה להיות קטלנית. זה סוג של מצב חירום, אנחנו במטוס שעומד להתנגש בהר. יש לנו את הכלים למנוע מוות של 80 ילדים שצריכים את התרופה. זה לא תקציב שיפיל מדינה. כל החלטה אחרת, פרט לאישור התרופה, תהיה כישלון מוסרי אדיר של הממשלה ושל מערכת הבריאות בישראל".
הדילמה של הסל
התרופה לטיפול ב־SMA, שעלותה כשליש מעלות התוספת השנתית לסל התרופות, המיועדת לכלל החולים במדינת ישראל, תעמוד השנה במרכז דיוניה הטעונים של ועדת הסל, שהחלה את עבודתה בימים האחרונים. עד תחילת ינואר ייאלצו 18 חבריה לברור עשרות תרופות וטכנולוגיות חדשות שייכנסו לסל, מבין מאות רבות המונחות לפתחה, במרתון בלתי אפשרי של הכרעות גורליות בין חיים ומוות.
עדן והוריה אינם לבד בציפייה הגורלית לשמוע אם התרופה החיונית להם תיכנס לסל. תקציב הוועדה, 460 מיליון שקל בלבד, יספיק – כמו תמיד - רק לחלק קטן מהתרופות הנדרשות. גם השנה ימתינו מאות אלפי חולים קשים, בתקווה שהטיפול הנדרש להם ימצא את מקומו בתוך הסל, ולא מחוץ לו.
"עלות התרופות היא הבעיה הקשה ביותר שאיתה מתמודדת ועדת הסל", אומר פרופ' יונתן הלוי, מנכ"ל בית החולים שערי צדק, שעמד בראש הוועדה בארבע השנים האחרונות. "הדיונים קשים ודרמטיים. רבים מחברי הוועדה מתייסרים על החלטה כזו או אחרת בלילה, ובבוקר למחרת מבקשים דיון מחדש בתרופה כזו או אחרת, שנדחתה. ההתחבטויות נוראיות. במבחן התוצאה, גם עם התקציב הנוכחי, אנחנו מצליחים להגיע להישגים יפים, אבל לעמוד מול חולה שאין לנו כסף לתרופה שדרושה לו זה מאוד־מאוד קשה. אם מחירי התרופות היו סבירים, בהחלט אפשר היה לעשות יותר למען החולים, גם בתקציב לא גבוה".
הבעיה המרכזית של הוועדה – הרבה תרופות טובות ומעט מדי כסף לרכוש אותן – מטרידה לא רק את החולים בישראל. דווקא בעידן שבו קיימות תרופות חדשניות ומהפכניות נגד מחלות שונות, התרחקו חלקן מהישג ידם של החולים בעולם — ובישראל.
זה כואב במיוחד מפני שבזכות התקדמות המחקר והפיתוח, תרופות שונות, המבוססות על שיטות טיפול חדשות ומהפכניות, מאפשרות להאריך באופן משמעותי את חיי החולים ולעיתים אף לרפא אותם ממש, גם במקרים של מחלות שנחשבו לא מזמן לחשוכות מרפא. דוגמאות לא חסרות: תרופות חדשות נגד הפטיטיס C, נגיף אלים ונפוץ שהורס את הכבד וגורם לסרטן ולמוות, חוללו מהפכה בטיפול וגורמות להכחדתו בדם. תרופות נגד מחלות ניווניות גורמות לחולים הנכים להתרומם מכיסאות הגלגלים שבהם ישבו שנים. תרופות אחרות מאפשרות לחולים במחלות גנטיות קשות לנהל שגרת חיים כמעט רגילה. בתחום האונקולוגיה, תרופות ביולוגיות חדשניות פועלות נגד המוטציות הייחודיות שהביאו להתפתחות הגידול. בניגוד לעבר, חולים הסובלים ממחלה גרורתית, שהתפשטה לאיברים פנימיים, אינם מתים מיד ובחלק מהמקרים אף מאריכים ימים. שיטת טיפול חדשה, שנקראת אימונולוגיה, מעוררת את מערכת החיסון של הגוף לתקוף את תאי הגידול. תרופות שפותחו בשנים האחרונות בשיטה זו וכבר אושרו לשיווק מאפשרות להאריך באופן דרמטי את חייהם של חולים שמצבם נחשב לסופני.
"רוב ההישגים באונקולוגיה מתרחשים בהדרגה, לאורך שנים, לא ב'בום' גדול אחד", אומר פרופ' עידו וולף, מנהל המערך האונקולוגי באיכילוב. "כל תרופה חדשה תורמת את חלקה. רק במבט לאחור אתה מבין עד כמה התקדמת".
אבל להצלחות הדרמטיות הללו יש מחיר כבד, במובן הבסיסי ביותר של המילה. מחירם של התרופות והטיפולים החדשים עלול להגיע למאות אלפי שקלים בשנה לכל חולה, ובחלק מהמקרים, כאמור, גם למיליונים. ההוצאה העולמית על תרופות נגד סרטן בלבד הגיעה בשנים האחרונות ל־50 מיליארד דולר בשנה.
אלופת העולם בתחום יוקר התרופות היא ארה"ב, שנתנה יד חופשית ליצרניות לגבות מחירים בלתי נתפסים. הנושא תפס מקום מרכזי בקמפיין הבחירות של הילארי קלינטון, שהתחייבה להלחם במחירי התרופות, וגם גם הנשיא דונלד טראמפ כבר הצהיר כי הוא מתכוון לטפל בנושא. בציוץ מאוגוסט כינה טראמפ את מחירי התרופות "עושק", ולפני עשרה ימים אף הודיע לחברי הקבינט כי חברות התרופות "מצליחות לחמוק מרצח".
מחיריהן של התרופות האמריקאיות קשים לעיכול: עלותו של טיפול גנטי מעורר תקווה לחולי לוקמיה, שאושר לאחרונה לשימוש על ידי מינהל התרופות והמזון האמריקאי, תגיע לחצי מיליון דולר לחולה בשנה. תרופה למניעת עיוורון אצל חולים הסובלים ממחלה גנטית צפויה לעלות כמעט מיליון דולר.
ברוב המקרים מתקבלים המחירים השערורייתיים הללו בהסכמה שבשתיקה ומשולמים על ידי הביטוחים הפרטיים. אך פה ושם יש גם יוצאי דופן; ב־2012 הרימו שלושה אונקולוגים בכירים מממוריאל סלואן קטרינג, ממרכזי הטיפול בסרטן המובילים בעולם, את נס המרד, כשהודיעו כי לא יעשו שימוש בתרופה חדשה לטיפול בסרטן המעי הגס, משום שהושקה במחיר הגבוה פי שניים מהתרופה המתחרה, שהייתה, לטענתם, בעלת יעילות דומה. תוצאות המחאה הזו היו מרחיקות לכת: זמן קצר לאחר פרסום המאמר הודיעה יצרנית התרופה כי תוזיל את מחירה בחצי.
ב־2015 פירסמו 118 אונקולוגים מובילים מאמר שקרא לעצירת מחירי התרופות הגואים. המחאה שבה לכותרות בארה"ב לפני שנה, כאשר שלושה חברי קונגרס אמריקאים פנו ליצרנית של אחת התרופות החדשות נגד הפטיטיס C ודרשו ממנה לפרט מה היו עלויות הפיתוח והייצור של התרופה, בטענה שלא משנה עד כמה היא יעילה, שום תועלת לא תצמח ממנה אם החולים לא יוכלו לממן אותה.
מחיריהן הפרועים של התרופות החדשות טורדים את רשויות הבריאות בכל העולם. גם בישראל, שמחירי התרופות בה מבוססים על ממוצע של ארבע מדינות אירופיות, שהן זולות יותר מארה"ב, מורגשת בהם עלייה עקבית, בעיקר בתרופות האונקולוגיות. מחקר של מכבי שירותי בריאות, שפורסם לפני שנה, גילה כי הוצאות הקופה על תרופות וטיפולים נגד סרטן עלו מ־6.8 אחוזים מכלל ההוצאות על תרופות ב־1998, לכמעט שליש מהן ב־2014.
למרות שישראל היא מדינה קטנה יחסית והסיכוי שמחירי התרופות בה ישפיעו על השוק העולמי הוא זעיר, חלק מהתרופות, ובראשן "תרופות יתום" המיועדות לטיפול במחלות קשות ונדירות מאוד, מתומחרות במחירים אסטרונומיים.
אחת התרופות היקרות המועמדת להיכנס השנה לסל היא וימיזים, לטיפול במחלת מורקיו, שפוגעת באופן חמור בגדילה, בראייה ובשמיעה ויוצרת עיוותים בשלד. התרופה החשובה הזו, שמשפרת את יכולות ההליכה, הנשימה ותפקודי הריאות של החולים ומיועדת ל־13 החולים בה בישראל, רובם ילדים מתחת לגיל 18 כבר נדחתה בסל הקודם, בשל עלותה הגבוהה: כ־1.4 מיליון שקל בשנה לכל חולה.
לפני חמש שנים דווקא אושרה בסל, תרופה שנחשבה ליקרה ביותר בעולם, בשם סוליריס, נגד מחלת דם כרונית, שעלולה לגרום לאי־ספיקת כליות. בשלב הראשון קיבלו אותה עשרה ילדים, בעלות של 2.23 מיליון שקל בשנה לחולה, ושנתיים לאחר מכן היא אושרה לטיפול בשמונה חולים נוספים במחלה אחרת
שנה לאחר מכן הוכנסה לסל גם נגלזיים, תרופה אנזימטית חלופית לתסמונת מרטו־לאמי הנדירה, שעלותה 1.2 מיליון שקל בשנה ונדרשה לילד אחד בלבד. תרופה המיועדת לחולי תסמונת המעי הקצר הוכנסה לפני שנה לסל בעלות של מיליון שקל בשנה לחולה, עבור עשרה חולים.
"תרופות יתום יקרות יכולות להיכנס לסל, בתנאי שאכן יש חולים בודדים שסובלים מהן", אומר פרופ' הלוי. "הבעיה היא כשיש 100 או 150 חולים שזקוקים להן, כמו במקרה של ה־SMA. אי־אפשר לתת שליש מתקציב התוספת לסל ל־150 איש".
גם שר הבריאות, יעקב ליצמן, שביקש מהוועדה להקדיש תשומת לב מיוחדת לתרופה ל־SMA, הבהיר מיד: "לא יהיה פתרון אם החברה לא תוריד באורח דרסטי את מחיר התרופה".
הבעיה כמובן היא ששמיכת התרופות הלאומית, שנועדה לכולנו, קצרה מדי, בגלל שילוב של תקציב נמוך מדי ועלויות גבוהות. ב־2015 הוקדש שליש מהעלות הכוללת של הסל, כ־100 מיליון שקל, להכנסת שתי תרופות נגד הפטיטיס C לקבוצה מוגדרת מאוד של חולים. התרופות הללו נחשבות, כאמור, למהפכה טיפולית של ממש, אולם עקב עלותן הגבוהה לא היה ניתן להכניס אותן לכלל החולים והנשאים.
באותה שנה, מתוך 122 תרופות שהוגדרו על ידי הוועדה כחיוניות, בעלות של מיליארד שקל עבור כחצי מיליון חולים — נכללו בסופו של דבר בסל רק 67 תרופות בעלות של 300 מיליון שקל עבור 110 אלף חולים בלבד.
"רמת המחיר היא שערורייתית, בעיקר בתרופות האונקולוגיות, אבל לא רק", אומרת טל מורגנשטיין, מנהלת האגף להערכת טכנולוגיות במשרד הבריאות ."גם העובדה שמשך הטיפול התארך ממספר חודשים לשנה ואפילו לשנתיים, כי הטיפולים יעילים יותר, מביאה את העלות לחולה למכפלות לא הגיוניות. בסך הכל, המחירים שהמדינה מצליחה להשיג מהחברות הם לא רעים, והקופות מורידות אותם עוד קצת, אבל הכיוון הכללי שהעולם צועד אליו בתחום הזה הוא בהחלט מדאיג".
התקווה של רוני
800אלף שקל בשנה – זו עלות הטיפול הנדרש כדי להאריך את חייה של רוני אלברט, מעצבת תכשיטים בת 28 מחדרה וחולת סיסטיק פיברוזיס (CF) קשה, מחלה הפוגעת בריאות ובמעיים. אבל מדינת ישראל דחתה את כניסת הטיפול לסל התרופות בשנה שעברה, למרות שהתרופה עשויה להאריך את חייה.
תוחלת החיים הממוצעת של חולים במצבה עומדת על 28 שנים, כמניין שנותיה בדיוק. אבל נכון לעכשיו לפחות, רוני מנצחת את הסטטיסטיקה. היא חיה, לומדת, עובדת והשנה אפילו התחתנה. ובכל זאת, שעון החול הבלתי נראה, שהולך ואוזל, מרחף כל העת מעל ראשה. "אני משתדלת לא לחשוב על זה", היא אומרת בעצב.
אלברט, בת בכורה למשפחה בת שלוש בנות, אובחנה כשהייתה בת שנה וחצי. "סבלתי מדלקות ריאה חוזרות והגעתי למצב של תת־תזונה, שגם הוא מאפיין את המחלה, כי לא הצלחתי לעכל את האוכל", היא מספרת. " אבל למרות המחלה, גידלו אותי כמו ילדה בריאה. עד היום, המחלה היא לא הדבר העיקרי שמגדיר אותי".
לאורך השנים החמיר מצבה של רוני. היא מאושפזת לעיתים תכופות והטיפול היומי שהיא נדרשת לבצע כדי לשרוד נמשך שעות ארוכות. "פעמיים־שלוש ביום אני לוקחת 50 כדורים", היא מספרת. "שש עד שמונה פעמים אני עושה אינהלציות ועוד שעה פיזיותרפיה נשימתית. הקושי בנשימה מתגבר. יש ימים שקשה לי ללכת. על טיפוס במדרגות אני משתדלת בכלל לוותר. יש לי כאבי בטן בגלל הכדורים שאני מקבלת לסיוע בעיכול, ובשנתיים האחרונות יש לי גם סוכרת בגלל שהמחלה פוגעת בלבלב".
בדיקות שנערכו לרוני גילו שהיא נושאת את המוטציה הקשה של המחלה. לפני שנתיים התבשרה, יחד עוד 45 חולים במצבה, רובם ילדים וצעירים, בהם הורים, כי תרופה חדשה, אורקמבי שמה, מסוגלת לעצור את הידרדרות המחלה, בניגוד לתרופות הקיימות, שמטפלות בסימפטומים בלבד. לפי הספרות המדעית, יש לה פוטנציאל דרמטי להאריך את חיי החולים בעשור ולעכב את הצורך בהשתלת ריאות.
אלא שיחד עם ההודעה המשמחת על אישורה של התרופה, הגיעה הבשורה הרעה: כדי לחיות טוב יותר, במשך יותר זמן, תזדקק רוני ל־70 אלף שקל בחודש. ועדת סל התרופות דחתה לפני שנה את הכנסתה של אורקמבי לסל. התרופה היקרה, תרתי־משמע, נותרה על המדף, ומצבה של רוני ממשיך להידרדר. חולה צעירה אחרת, שנזקקה להשתלת ריאות במהלך השנה הזו, נפטרה ממחלתה ולא זכתה לקבל את התרופה המיוחלת שהייתה עשויה, אולי, להציל את חייה.
"קשה לתאר מה זה לעמוד מול הורים ולומר להם שהתרופה שיכולה להציל את חיי ילדיהם לא תהיה נגישה להם", אומרת שירה זגורי, מנכ"לית עמותת ה־CF. "הלב פשוט נשבר".
"יותר משנה אני מנסה לקבל את התרופה בכל דרך אפשרית", אומרת רוני. "אני מוכנה לעשות הכל כדי להשיג אותה, אבל זה פשוט בלתי אפשרי. אני לא מוותרת לעצמי: לומדת, עובדת, משתדלת לנהל שגרת חיים נורמלית, אבל זו תחושה איומה של חוסר אונים, לדעת שיש תרופה שמסוגלת כל כך לעזור לי, והיא לא בהישג ידי".
מחיר הפיתוח
למחיריהן הגואים של התרופות בכל העולם יש הסברים רבים. הבסיסי ביותר, שמושמע תדיר על ידי היצרניות, הוא שעלות הפיתוח של תרופה חדשה היא אדירה ועשויה להגיע לשני מיליארד דולר. בחלק מהמקרים, כך טוענות החברות, מושקעים סכומים אדירים בפיתוחן של תרופות, שמספר החולים הזקוקים להן, בסופו של דבר, קטן והן לא יכסו את ההוצאות. גם תקופת הפטנט, ששומרת על התרופה בבלעדיות היצרנית ומונעת מחברות אחרות להעתיק אותה, בה מופקים הרווחים ממנה, פגה בדרך כלל בין 8 ל־12 שנים מרגע שיווקה.
אולם ההסבר הכולל מורכב יותר. על פי מחקרים שונים מהשנים האחרונות, בחלק מהמקרים מגיעה עלות הפיתוח לסכומים נמוכים בהרבה מהנטען. מחקרים שבחנו את היחס בין הסכומים שהושקעו בפיתוח תרופות חדשות, להכנסות שהתקבלו ממכירתן, מצאו כי בחלק מהמקרים הניבו המכירות רווחים של פי עשרה ויותר מהסכומים שהושקעו בפיתוח, ומחקרים אחרים מצאו כי החברות בחרו להשקיע סכומי עתק דווקא בשיווק.
"היות שתרופה משווקת, בדרך כלל, ללא מתחרים, בגלל תקופת הפטנט המגנה עליה, חברות התרופות פועלות למעשה כמונופול", מסביר פרופ' רוני גמזו, מנכ"ל בית החולים איכילוב ויו"ר ועדת סל התרופות. "אין שום חקיקה, לאומית או בינלאומית, שמגבילה אותן במחירים. היות שברוב המדינות מי שמשלם עבור התרופה הוא הביטוח, הפרטי או הממשלתי, ולא הצרכן בעצמו, שצריך לבחון אם הוא מסוגל בכלל לשלם עבורה, כל מחיר הוא אפשרי. בשורה התחתונה, כשבוחנים את התוצאות, הרווחים של היצרניות הם עצומים".
"כשחברה משקיעה מיליארדים בפיתוח תרופה מהפכנית, שרק מאות חולים יוכלו ליהנות ממנה, התרופה יקרה, ובצדק, כי היא צריכה להחזיר את ההשקעה בזמן סביר", אומר פרופ' הלוי. "אבל כשמפתחים תרופה להפטיטיס C, ש־180 מיליון נשאים בעולם זקוקים לה, ואותה מתמחרים ב־60 אלף דולר לטיפול, אלף דולר לכדור, זו פשוט שערורייה".
"לא מזמן", מספרת טל מורגנשטיין, "ישבו איתי נציגי חברה, שהתרופה שלהם מאריכה חיים של חולים בסרטן גרורתי, והסבירו שהתרופה שלהם תעלה 'רק' 200 אלף שקל לחולה. מבחינתם המחיר הזה נראה סביר, כי אלה המחירים שמשלמים היום עבור תרופות בכל העולם. ברור שאי־אפשר להמשיך לשלם מחירים כאלה במימון ציבורי, כי פשוט לא נעמוד בזה. מצד שני, לא ניתן לנהל את המאבקים האלה על גבם של החולים".
"לתרופות חדשות תרומה מכרעת במיגור מחלות, בריפוין ובהפיכתן של מחלות חשוכות מרפא לכרוניות", משיבה עידית צ'רנוביץ מנכ"לית פארמה ישראל, ארגון חברות התרופות הרב־לאומיות המבוססות מחקר ופיתוח, המייצג את יצרניות התרופות הגדולות. "השימוש בתרופות מפחית באופן דרמטי את העלויות של מערכות הבריאות ובחלק מהמקרים, חוסך למדינה מיליארדים. אבל חדשנות עולה כסף: פיתוח תרופות שאורך לעיתים 20 שנה כרוך בהשקעות בסיכון גבוה של מיליארדים, ובמקביל נדרשות החברות להשקיע חלק מהרווחים שלהם במחקר ופיתוח עתידי כדי להבטיח, שגם בעשורים הבאים יהיו תרופות חדשות ומתקדמות. עלויות הפיתוח והסיכונים הכרוכים בתהליך הם הסיבה שאף מדינה לא מפתחת תרופות באופן קבוע. תפקידן של החברות לפתח תרופות ותפקידן של המדינות להשקיע ולהנגיש אותן לאזרחים.
"בשל הפיקוח על מחירי התרופות, שנקבע על ידי משרד הבריאות, מחירי התרופות בישראל הם מהנמוכים במדינות המערב. מחירי תרופות המרשם ירדו ב כ־40% בחמש השנים האחרונות והן בין המוצרים הבודדים שמחירן ירד בתקופה של עליית מחירים מסחררת ויוקר מחיה".
גם לנו, החולים, יש ככל הנראה חלק לא מבוטל בעלייה המתמשכת במחירי התרופות, או כמו שמורגנשטיין מגדירה את זה: "כל זמן שיהיה מי שמוכן לשלם כל סכום כסף, תמיד יימצא מי שיסכים לקחת אותו". העובדה שמרד הרופאים בארה"ב הביא לירידה של 50 אחוז במחירה של תרופה יקרה מוכיחה שאפשר גם אחרת, אבל חרם צרכנים על תרופה מסוימת, מצילת חיים, בשל מחירה הגבוה הוא אירוע שטרם נראה, מסיבות מובנות.
לא תמיד מגובה התקווה האנושית, הנואשת והטבעית כל כך, לריפוי בהוכחות. התרופות היקרות ביותר נגד סרטן מיועדות בחלק גדול מהמקרים לחולים שסובלים ממחלה מתקדמת ומאריכות את חייהם בחודשים ספורים בלבד.
מחקר שפורסם בתחילת החודש ב"בריטיש מדיקל ג'ורנל" מגלה כי יותר ממחצית התרופות נגד סרטן שאושרו לשיווק באירופה בשנים האחרונות אינן מאריכות את חיי המטופלים ואף אינן תורמות לאיכותם. טיפולים שהיו יעילים האריכו את חיי החולים בממוצע ב־2.7 חודשים בלבד. החוקרים, מקינגס קולג' ומבית הספר לכלכלה בלונדון, האשימו את חברות התרופות, שהן נותנות לחולים תקוות שווא וחושפות אותם לתופעות לוואי מיותרות.
מחקר אחר, שפורסם ביוני השנה בכנס האונקולוגים העולמי שנערך בשיקגו, העלה ממצאים דומים. "לא תמיד יש קשר בין יעילות התרופה, או חוסר היעילות שלה, להכנסתה לשוק ולמחירה", אומר פרופ' עידו וולף מאיכילוב. "אנחנו מוכנים לשלם יותר על מרצדס מאשר על יונדאי, אבל בתרופות נשלם על סוסיתא בדיוק כמו על רולס רויס. לכן צריך, ברמה הלאומית, להבדיל בין השיקולים של רופא המטפל בחולה ספציפי, שרוצה להאריך את חייו ככל שניתן, בכל מחיר, לשיקולים הלאומיים, שמחייבים לקחת בחשבון עוד הרבה חולים אחרים".
ההצלה של אסתר
מצוקתם של החולים הקשים, שנזקקים לתרופות יקרות, מאלצת אותם לחזר על הפתחים בתחינה נואשת לקבלת עזרה. חולה שפתרון כזה הצליח לקנות לה זמן יקר היא אסתר קפלין (69), מנווה־דניאל שבגוש עציון. קפלין, עולה ותיקה מאנגליה, אישה חיונית וחייכנית בשיא כוחה, אם וסבתא, עמדה לגשת לבדיקת הממוגרפיה השנתית שלה, כשמשהו בשד הרגיש לה חשוד. "אחרי חודש אינטנסיבי של בדיקות גילו שאני בשלב הגרורתי, המתקדם, של המחלה", היא מספרת. "הגידול חדר לשני השדיים שלי, והיו הרבה גושים בכבד. כל זה קרה בפחות משנה, מאז שנבדקתי בפעם האחרונה".
אסתר טופלה בשתי תרופות ניסיוניות, אולם הסרטן המשיך להתפשט. "בספטמבר 2015 התחלתי שבעה חודשים של כימו אגרסיבי", היא מתארת ביובש. "היו לי המון תופעות לוואי. איבדתי את כל הציפורניים בידיים וברגליים, אבל גם זה לא עזר. הסרטן המשיך לגדול. הייתה התלבטות איך ממשיכים הלאה. האונקולוג שלי אמר שיש לו במשרד שלושה בקבוקים של תרופה חדשה בשם אייברנס, שלא נמצאת בסל התרופות, וכדאי שאנסה אותה בשילוב עם תרופה נוספת. אחרי שישה שבועות עברתי סי־טי וראינו שהסרטן יציב".
בשלב הזה כבר היה ברור לאסתר שיש תקווה: התרופה החדשה עצרה את התקדמות הגידול שלה, דבר שלא עשו שני הטיפולים הקודמים שקיבלה. אבל עלותה, כך הוסבר לה, עומדת על 24 אלף שקל בחודש, סכום שלא היה, כמובן, בהישג ידה. בלית ברירה החליטה אסתר לנסות לפנות לציבור בבקשה לתרום לה כדורי אייברנס מיותרים, שלא נמצאים עוד בשימוש. "ידעתי שבחלק מהמקרים התרופה מפסיקה לעבוד, והנחנו שאנשים מחזיקים עודפים שלה בבית", היא מספרת. "שלחנו בפייסבוק ובווטסאפ בקשה לעזרה, לא לכסף אלא לתרופה עצמה".
את מה שאירע בהמשך לא צפתה. "זה התפשט כמו אש בשדה קוצים", היא נזכרת. "כל הקהילות היהודיות העבירו את ההודעה שלי מאחת לשנייה. קיבלתי תרופות מארה"ב, מאירופה, מאוסטרליה ומטייוואן. אני חושבת שלא הייתה מדינה אחת שלא שמענו ממנה. אנשים שלחו כדור אחד או שניים, לפעמים חצי בקבוק. כל אחד נתן מה שהיה לו. תיירים שהגיעו לביקור בארץ הביאו איתם את הכדורים. אני לא בטוחה שזה חוקי, אבל אין ספק שזה היה מציל חיים. קיבלתי המון כדורים. בעזרתם יכולתי לקבל את הטיפול שנזקקתי לו, ועוד לעזור לנשים אחרות במצבי".
מאז ועד היום מוגדר מצבה של אסתר יציב. לאור עצירת ההידרדרות חויבה קופת החולים שבה היא חברה לממן עבורה את התרופה. אייברנס, המיועדת לטיפול בסרטן שד גרורתי, הייתה מועמדת לסל התרופות בשנה שעברה, בעלות של 36 מיליון שקלים, ולא נכנסה אליו. השנה היא מועמדת שוב, בתמיכת הרופאים האונקולוגים, שדירגו אותה שלישית ברשימת התרופות המומלצות על ידם.
המחלה של אביעד
גם רבקה ושמואל דמרי, הוריו של אביעד בן ה־17, נאלצו לפנות לציבור בבקשת עזרה. אביעד, תלמיד כיתה י"ב בישיבה התיכונית אוהל שלמה מבאר־שבע, היה בן עשרה חודשים כשאובחן כחולה בדושן, מחלת ניוון שרירים נדירה וחשוכת מרפא, הפוגעת בעיקר בבנים. המחלה גורמת לאובדן יכולת התנועה ולסיבוכים נוספים, נשימתיים ולבביים.
"לא ידענו אז בכלל מה זה אומר, ניוון שרירים", נזכרת רבקה. "בשלב הראשון אתה לא מבין מה נופל עליך. עם הזמן אתה מרגיש כאילו אתה מטפס עם הילד שלך על הר, וכל פעם מישהו מניח עוד לבנה על הגב שלך. יש אינסוף קשיים ומהמורות בדרך, אבל מעולם לא איבדנו את התקווה".
בגיל 12 וחצי הפסיק אביעד ללכת. מאז הוא צמוד לכיסא גלגלים. "בשנים האחרונות המצב מידרדר", מספרת רבקה. "אביעד לא מסוגל להתלבש או להתרחץ לבד, צריך להפוך אותו במיטה, כשהוא ישן, ואם עוקץ אותו יתוש בלילה, אנחנו חייבים לקום כדי לגרד לו. למרות זאת הוא לא מוותר, כותב במחברת ולא במחשב, וסיים את הבגרויות של כיתה י"א בציונים טובים. הוא מת על הפועל באר־שבע ויש לו המון חברים. הוא מכניס לכיס שלו הרבה ילדים בריאים".
לפני שנה אושרה במינהל המזון והתרופות האמריקאי, במסלול מואץ, תרופה פורצת דרך בשם אקסונדיס 51, המיועדת לטיפול בחולי דושן, שיש להם מוטציות גנטיות מסוימות ומתאימה לעשרה ילדים בלבד בכל הארץ, שאביעד נמנה עימם, מבין מאות. התרופה מעכבת את המחלה וניתנת בעירוי, במינון שנקבע על פי משקל החולה. עלות התרופה השבועית לאביעד היא 40 אלף שקל - יותר משני מיליון שקל בשנה. חולים אחרים במצבו זקוקים למינון גבוה יותר, ועלות הטיפול הצפויה בהם כמעט כפולה.
לפני חודש החליטה המשפחה לצאת בקמפיין ציבורי בניסיון לגייס את הסכום הראשוני שנדרש על מנת להתחיל את הטיפול בתרופה – 400 אלף שקל עבור טיפול של חודשיים וחצי. עד היום הצליחו לגייס 300 אלף רק מאנשים פרטיים.
"מבחינתנו הדבר הכי חשוב הוא לעצור את התקדמות המחלה", אומרת רבקה. "גם אם הוא לא יקום מהכיסא, אולי הילד שלי יוכל להתגלגל לבד בלילה ולהיות יותר עצמאי. בהתחלה התביישתי לבקש כסף. 17 שנה לא לקחתי גרוש מאיש, אבל אין לנו ברירה. שירתנו בצבא, האחים שלי נפצעו במלחמות ישראל. גם הילד שלי, למרות מצבו הקשה, רוצה להתנדב לצה"ל. השכנים נכנסים אלינו עם מעטפות, המורים, החברים של הילדים. זה מחמם את הלב, אבל גם מאוד קשה לי. אפילו על המע"מ, 380 אלף שקל, לא מוכנים לוותר לנו. המדינה צריכה להתבייש שהביאה אותי למצב כזה".
מוכרים את הבית
אחד הארגונים שלקח על עצמו לנסות לגשר על הפער הטרגי שנוצר בין החולים לתרופות הוא "חברים לרפואה", שקם בשנת 2003. "המוטו המקורי שלנו בכלל היה לעזור למי שלא עוזרים לו, אבל די מהר גילינו שאף אחד לא מטפל בנושא התרופות", אומר ברוך ליברמן, מנכ"ל העמותה. "אנשים איבדו את חייהם כי לא הצליחו להשיג את התרופה שנדרשה להם".
מדי חודש מסייע הארגון בהשגת תרופות לכ־400 חולים הזקוקים לתרופות יקרות מאוד, רובן אונקולוגיות. "הפניות אלינו הולכות ומתרבות", אומר ליברמן. "אנשים מוצאים את עצמם נקרעים בדילמה איומה, האם למכור את הבית שייעדו לילדים שלהם, שגם הם חיים בדוחק, כדי לנסות להשיג לעצמם עוד כמה חודשי חיים. "פונים אלינו אנשים מכל המגזרים ומכל שכבות האוכלוסייה: גם עורכי דין ורואי חשבון ומנכ"לים בכירים. אם פעם התרופות היקרות ביותר עלו 16־17 אלף שקל בחודש, שני אנשים שהרוויחו טוב יכלו איכשהו להסתדר עם עלות כזו לזמן מוגבל, היום כבר לא מדברים על פחות מ־50־40 אלף שקל. עם שילובים של כמה תרופות אפשר להגיע גם ל־70. אף אחד לא יכול לממן סכום כזה, לא משנה כמה הוא מרוויח".
"חברים לרפואה" מפעילה כיום בית מרקחת גדול ומאות נקודות לאיסוף תרופות ברחבי הארץ, שניתנות כתרומה על ידי אנשים פרטיים, שאינם זקוקים להן עוד. בנוסף לכך פועלת העמותה ישירות מול חברות התרופות, כדי לקבל את התרופות כתרומה.
"אם חברה לא תורמת אנחנו מבקשים ממנה, לכל הפחות, לתת לנו הנחה משמעותית", מספר ליברמן. "חברות התרופות יורדות ב־30 ולפעמים ב־40 אחוז במחיר. על זה תוסיפי את עמלת הרוקח שחסכנו. זה משמעותי מאוד. כשהתרופה שלהם נכנסת בסופו של דבר לסל, הם מרוויחים הרבה כסף. זו חובתם המוסרית לתרום לחברה".
הפתרון: משכנתה
בארה"ב עובדים כיום המומחים על מודל חדש ומהפכני לתשלום עבור תרופות, באמצעות הלוואה ארוכת טווח, שתוחזר בתשלומים לאורך שנים – ממש כמו משכנתה. צעד אחר שנשקל כעת הוא מתן תמריצים כלכליים שיעודדו חברות לפתח תרופות יתום, שמיועדות לקהל מצומצם של חולים.
"אם הנושא לא יטופל באופן דרסטי, דרך לחצים ציבוריים וחקיקה מרסנת בארה"ב, המצב רק ילך ויחמיר", אומר פרופ' הלוי.
גם בישראל נשקלים פתרונות שונים בניסיון להנגיש יותר תרופות ליותר חולים. דווקא הראשון שבהם, והחשוב ביותר – הרחבה שנתית קבועה של סל התרופות, שעלותו הכוללת עומדת על כ־48 מיליארד שקל בשנה, בשני אחוזים, כלומר בכמיליארד שקל בשנה, כפי שהומלץ אינספור פעמים בעבר – אינו עומד כלל על הפרק. אחד הפתרונות שנבחנים כעת הוא מימון תרופות יתום יקרות מתקציב חיצוני, ולא על חשבון תקציב הסל.
אבל כל המומחים מסכימים, שיוזמות מקומיות לא יספיקו, וכדי לפתור את בעיית מחירי התרופות נדרש פתרון דרסטי יותר, כלל עולמי.
"המכפלות בין המחירים האדירים של הטיפולים החדשים למספר החולים שזקוקים להם מגיעות לסכומים שאף מדינה לא יכולה לעמוד בהם", אומר פרופ’ גמזו. "יש דרכים שונות להגביל את מחירי התרופות, החל מרגולציה שתגביל את רווחי היצרניות, עד חיובן להסביר את העלות הגבוהה של כל תרופה. אם חברות התרופות לא ישכילו לבלום את המחירים בעצמן, הרגולציה תנחת עליהן בדמות חוקים והסכמים בינלאומיים בין מדינות, שיקבעו כללי משחק חדשים שירסנו אותן".