בטיפול נמרץ
העימות היצרי ורווי האגו סביב הילדים חולי הסרטן בהדסה חשף רק טפח מהתחלואים העמוקים של מערכת הבריאות בישראל 2017. שרית רוזנבלום מגישה: 25 שינויים שחייבים להתחולל כאן ועכשיו - כדי שהרפואה בארץ תתחיל להחלים. ותתפלאו, לא הכל תלוי בעוד כסף. פרויקט מיוחד
1 / קצרו את התורים לניתוחים
מבחינת המטופלים, ה־בעיה של מערכת הבריאות כיום היא תורים אינסופיים לניתוחים. ניתוחים דחופים מצילי חיים אמנם מתבצעים בדרך כלל בתוך זמן קצר, אולם אם חלילה תזדקקו לניתוח שאינו דחוף (ניתוח אלקטיבי), ייבשו אתכם בתור במשך חודשים ארוכים, לעיתים תוך פגיעה של ממש באיכות חייכם.
על פי נתוני ההסתדרות הרפואית מתחילת השנה, להחלפת מפרק בסורוקה תמתינו כשלוש שנים; להוצאת שקדים למבוגרים בבית החולים תל־השומר ההמתנה היא כשנתיים וחצי, וילדים ימתינו לניתוח דומה כמעט שנתיים. המצב בבתי החולים הציבוריים מעודד פנייה למערכת הפרטית ומגביר מאוד את ההוצאה הפרטית בתחום. זה למי שיכול להרשות לעצמו כלכלית, כמובן. מי שלא – ימשיך לסבול.
שר הבריאות יעקב ליצמן חתם לאחרונה על תוכנית לקיצור תורים, כולל תוספת שנתית של 880 מיליון שקל לתקציב משרד הבריאות. אבל הכסף מתעכב בינתיים, וממילא כל זה רק טיפה בים. "כדי לקצר את התורים הקיימים כיום נדרש סכום עתק של ארבעה עד חמישה מיליארד שקל", אומר פרופ' רוני גמזו, מנכ"ל בית החולים איכילוב. "מה שניתן כעת הוא פחות מרבע מהנדרש. הבעיה נובעת גם מכשל תכנוני, שלא מביא בחשבון את התארכות התורים מדי שנה ולא נערך קדימה, לשנים הבאות".
2 / הכשירו יותר רופאים בפחות זמן
על פי נתוני ה־OECD, ישראל נמצאת במקום הנמוך ביותר במספר בוגרי בתי הספר לרפואה, מלבד לוקסמבורג, שלא מכשירה רופאים כלל. כ־800 בוגרי רפואה בלבד מסיימים בכל שנה את לימודיהם, ולמרות שהפקולטה בצפת מהווה תוספת חשובה ובעוד כמה שנים ככל הנראה יצטרפו גם בוגרי הפקולטה החדשה לרפואה באוניברסיטת אריאל — המחסור הוא עמוק ודחוף. הפוטנציאל קיים: כמחצית ממקבלי הרישיון לעיסוק ברפואה בישראל לא למדו כלל במוסדות בארץ. כלומר, הכישרון והאנשים כאן, רק צריך לעזור להם.
לכן המדינה חייבת לשקול את קיצור הלימודים משבע לארבע שנים, כפי שנהוג במסלול לבעלי תואר ראשון. יש הקוראים לקצר גם את תקופת הסטאז', ההתמחות המעשית שבה מחויב כל סטודנט לרפואה, הנמשכת שנה. "תקופת לימודי הרפואה בישראל היא בין הארוכות בעולם ויש לבחון אותה מחדש, אולי בכלל אפשר להסתפק בתוכניות הלימוד הארבע־שנתיות", אומר פרופ' גמזו. "לא בטוח שצריך שנה סטאז'. לא בכל העולם זה נהוג. אין ספק שחמישה חודשי סטאז' או חצי שנה ייתנו לנו רופאים לא פחות טובים".
ואילו ד"ר ערן הלפרן, מנהל בילינסון, מזהה "פקק" נוסף: המחסור במקומות להתמחות. "הגדלנו את מספר הסטודנטים לרפואה, אבל לא טיפלנו במספר מקומות ההתמחות, מה שגורם בסופו של דבר לכך שחלק מהרופאים האלה בורחים לחו"ל", הוא אומר. "יש היום מחסור אדיר ברופאים בחלק ממקצועות הרפואה וחייבים ליצור עוד מקומות התמחות. האחריות על התכנון היא של המדינה. כמו בהיי־טק, אם לא נשכיל לשמור על הרופאים שלנו — הם פשוט יברחו".
3 / נפש פצועה היא מחלה לכל דבר: טפלו בבתי החולים הפסיכיאטריים
לפני כמה שנים שונה שמם של בתי החולים הפסיכיאטריים בישראל ל"מרכזים לבריאות הנפש". מאחורי השינוי הקוסמטי הזה מסתתרת החצר האחורית של מערכת הבריאות שלנו: תשתיות ישנות ומוזנחות שפוגעות בכבוד המטופלים, חדרי אשפוז המוניים ודלים בציוד, מחסור בכוח אדם מקצועי, ובעיקר – היעדר מכמיר לב ומקומם בחמלה.
בדיון שנערך בינואר בוועדת העבודה, הרווחה והבריאות של הכנסת, הצהיר משרד הבריאות שבשנים הקרובות יתווספו 150 מיטות לאשפוז הפסיכיאטרי, אולם לפי איגוד הפסיכיאטריה, התוספות הזו היא רק "שישית ממה שצריך". נתוני ה־OECD מאשרים את מה שהחולים ובני משפחותיהם חשים על בשרם: שיעור מיטות האשפוז הפסיכיאטרי לאלף נפש בישראל עומד על 0.4, לעומת ממוצע של 0.7 בשאר המדינות.
אבל המחסור במיטות אשפוז והתשתיות המוזנחות הם רק חלק מהבעיה. בישראל יש כיום כ־3,500 מיטות לאשפוז פסיכיאטרי, מהן כ־1,200 מיועדות לחולים כרוניים. רבים מהם יכולים — וצריכים — להיות משוקמים במסגרת הקהילה. זה לא קורה מספיק. הקמת בתים מוגנים לחולים משתקמים, שיוכלו לחיות בהם את חייהם בקהילה, גם תסייע להם וגם תפנה מיטות חיוניות ונדרשות לטיפול בהפרעות אחרות.
חייבים לעשות אפליה מתקנת למערכת החשובה הזו, כדי שהחולים החלשים ביותר בישראל יזכו אף הם לטיפול רפואי נאות.
4 / חסלו את הקלבסיאלה (ושאר חיידקי בית החולים הקטלניים)
זה הפחד של כל מאושפז: להיכנס לבית החולים עם בעיה אחת, לעיתים קלה – אבל לחטוף במחלקה זיהום מסכן חיים. הזיהומים הנרכשים בתוך בתי החולים, שרובם חיידקים עמידים, אלימים וקשים לטיפול, הם מכת מדינה. עד היום לא מפרסם משרד הבריאות נתונים אמינים על היקף התופעה המסוכנת הזו. על פי דוח מבקר המדינה, מדי שנה נדבקים כתוצאה מזיהומים בבתי החולים בין 4,000 ל־6,000 חולים, מתוכם בין 300 ל־500 מתים, אולם מומחים מעריכים כי היקף הבעיה גדול בהרבה. הפתרון, לעומת זאת, הוא פשוט ותלוי בעיקר במודעות ובהקפדה על היגיינה של הצוותים הרפואיים.
משרד הבריאות הקים יחידה ארצית למניעת זיהומים, אולם בפועל, כל בתי החולים ממשיכים לסבול מהתופעה. לא ייתכן שחולים ימשיכו להידבק בחיידקים אלימים בתוך כותלי המוסד שאמור לרפא אותם, והמערכת תקבל זאת כגזרת גורל.
5 / תפנימו: 4 שעות בחדר מיון זה מטורף
התורים בחדרי המיון שלנו הם בדיחה עצובה. עזבו את האפשרות שאם אין לכם הפניה או אם אינכם עונים על אחת הקטגוריות הצרות שקבע משרד הבריאות – תחויבו בסכום הזוי של 861 שקל. אבל הישראלי כבר יודע: מי שמגיע לחדר מיון בבוקר יכול לצאת ממנו גם בשעות הלילה, ולהפך. הגורמים לכך רבים: החל ממחסור ברופאים ועד בלגן במחלקות הפנימיות, שאינן מסוגלות לקלוט חולים חדשים ומחייבות אותם להמתין במיון.
בשנת 2015 נרשמו כ־2.6 מיליון ביקורים בחדרי מיון בישראל (לא כולל יולדות). כ־1.7 מיליון איש ביקרו בחדר מיון לפחות פעם אחת. מנתוני משרד הבריאות עולה כי זמן ההמתנה הממוצע בחדרי המיון היה 3.79 שעות. העומס הגדול ביותר נרשם בין שתיים לחמש אחר הצהריים.
בפברואר 2015, בעת משבר החורף העונתי, הודיע משרד הבריאות כי הוא מכין תוכנית לטווח ארוך, שתכלול הקצאה נוספת של תקני רופאים ואחיות, פתיחת יחידות לאבחון מהיר (כמו למשל יחידות כאבי חזה), הכשרת פרמדיקים לשמש כעוזרי רופא והקצאת תקנים ייעודיים להעסקתם. נו, אז הודיע.
6 / הרחיבו את מעגל הרופאים המומחים במרפאות בקהילה
נסו להשיג תור לאורתופד, לרופא עיניים, לנוירולוג, לכירורג או אורולוג, ותגלו שבמקרים מסוימים, הבעיה הרפואית הדחופה שלכם מתבקשת להמתין בסבלנות עד תחילת 2018. על פי נתוני משרד הבריאות, רק כמחצית מהפונים לרופא מקצועי ממתינים בין שבועיים לשלושה בלבד. בשנת 2016, כ־520 אלף מטופלים המתינו בין חודש לשלושה לרופא מקצועי, ו־123 אלף איש המתינו למעלה משלושה חודשים.
כתוצאה מהמחסור הזה קופות החולים נלחמות על כל מומחה, ורופאים בעלי מוניטין "נחטפים" מקופה לקופה. "התור לרפואה יועצת בקופות ארוך מדי", אומר פרופ' גמזו. "כתוצאה מכך, הטיפול פשוט לא מספיק טוב. הפתרון משולב: צריך טיפול שורש בתוספת רופאים למערכת וצריך גם לשלב מתמחים בעבודת הקהילה, כלומר להחליט שחלק מההתמחות צריכה להיעשות גם בקהילה, ולא רק בבתי החולים. זה יוסיף כוח עבודה איכותי, יציב ויעיל ויקטין את גניבת כוח האדם בין הקופות".
"חייבים לפעול בתחום הזה באופן מיידי", אומר נועז בר ניר, מנכ"ל שירותי בריאות כללית. "אם מחר יחוייבו המתמחים לתת שליש מזמנם בקהילה ‑ צוואר הבקבוק של הרפואה המקצועית ישתחרר".
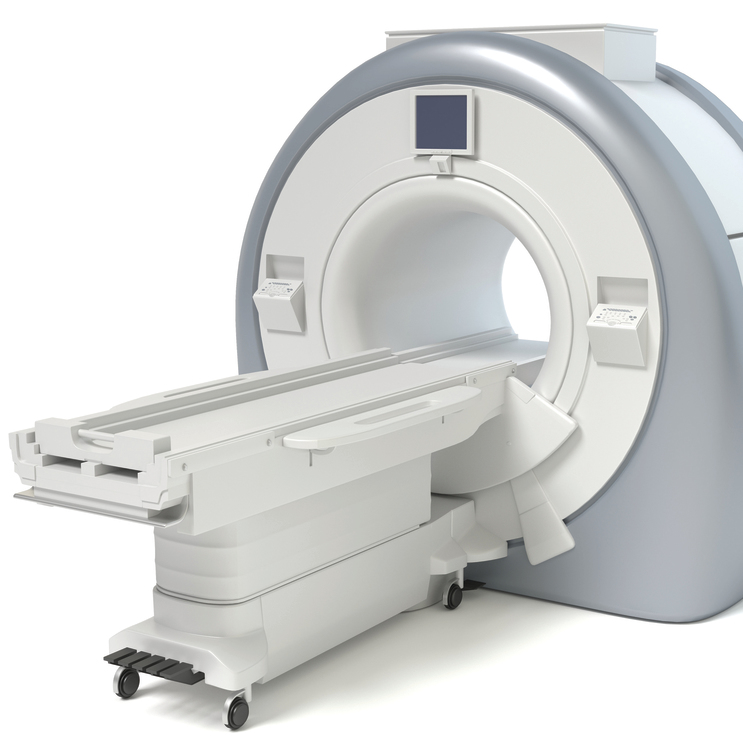
7 / תבינו: MRI היא בדיקה מצילת חיים, לא מותרות
לפני כשנתיים הכריז שר הבריאות ליצמן בחגיגיות: כל מי שמחכה ל־MRI יותר משבועיים, שיתקשר ללשכתי. אני אטפל בו. אבל גם היום זמני ההמתנה לבדיקה החיונית והחשובה הזו עומדים על שבועות ארוכים.
על פי נתוני ה־OECD, מספר מכשירי ה־MRI בישראל עלה השנה והתייצב על 4.2 מכשירים למיליון נפש. למרות זאת, ישראל נמצאת במקום נמוך ביותר לעומת ממוצע ה־OECD (15.5 מכשירים לכל מיליון איש). בישראל מבצעים 35 בדיקות MRI לכל אלף תושבים, כמעט מחצית ממספר הבדיקות המבוצע במדינות מפותחות אחרות, העומד על 63 בממוצע. אחת הסיבות לכך היא התנגדות קופות החולים, שדוחות בשיטתיות בקשות לביצוע בדיקות MRI, ובמקרים רבים מעדיפות לשלוח את המטופל לבדיקת סי־טי, שהיא זולה בהרבה אך כרוכה בחשיפה לכמות גדולה של קרינה מייננת.
חמור מכך: במקרים רבים גם חולים הנזקקים לבדיקת MRI במהלך אשפוזם יידחו משיקולים כלכליים של הקופות ויצטרכו להמתין לה לאחר השחרור, למרות שלעיתים היא נדרשת באופן דחוף. לא יעלה על הדעת שחולים הזקוקים לבדיקה, שהיא אחד מעמודי התווך של האבחון המודרני ברפואה, יחכו שבועות ארוכים בתור ויצטרכו להתקוטט עם הקופה — לרוב בחוסר הצלחה — בכל פעם שהרופא יפנה אותם לבדיקה כזו.
8 / זכרו: יש מדינה גם מחוץ לתל־אביב
אי־השוויון במערכת הבריאות בין המרכז לפריפריה נדון בשנים האחרונות כמעט בכל פורום מקצועי וציבורי. כבר ב־2010 הגדיר משרד הבריאות את צמצום הפערים האלה כ"יעד עליון", אולם בפועל, גם בתחום הזה נעשה עד היום מעט מאוד.
נתוני המשרד ל־2016 מאשרים שוב את הפערים העמוקים בין המרכז ובין הצפון והדרום בשורה ארוכה של מדדים: יהודים חיים יותר מערבים, באזור באר־שבע שיעור התמותה גבוהה פי 1.5 מאזור יהודה ושומרון, ובירושלים יש פי שניים יותר מיטות אשפוז לעומת אזור הצפון. מחוז הדרום סובל מהמחסור הקשה ביותר במיטות אשפוז: 1.35 מיטות בלבד לאלף נפש.
בעוד שבמחוז תל־אביב יש 5.1 רופאים לכל אלף נפש, במחוז הצפון יש רק 2.3 רופאים לכל אלף איש – פחות ממחצית. שיעור הרופאים במחוז תל־אביב גבוה בהרבה גם ממחוזות הדרום (3.1), חיפה (3.3) והמרכז (3.4).
בשנים האחרונות נעשו כמה ניסיונות לעודד רפואה טובה וזמינה בפריפריה. למרבה הבושה, רוב היוזמות הללו גוועו מעצמן, בגלל היעדר תקציבים.
9 / הגבירו (כן, כן!) את תיירות המרפא
תיירות המרפא עוררה בשנים האחרונות פולמוס נרחב ובעקיפין הייתה אחד הטריגרים למשבר המחלקה ההמטו־אונקולוגית בהדסה — הרופאים המתפטרים טענו כי הרחבת מחלקת הילדים למבוגרים נועדה להגדיל את היקפי העבודה בה בעיקר עבור תיירים.
הביקורת הציבורית הנוקבת על תשלומים מפוקפקים, הטענות כי התיירים מקבלים עדיפות על פני החולים הישראלים ומשבר הרובל פגעו קשות בענף המשגשג הזה. התיירים כמעט חדלו להגיע, והכנסות בתי החולים פחתו דרמטית. מנתונים שפירסם משרד הבריאות לפני כשנתיים עולה כי הכנסות בתי החולים מתיירות מרפא ירדו בכ־80 מיליון שקל. "תיירות המרפא הכניסה הרבה כסף למערכת הציבורית", אומר נועז בר ניר. "הכסף הזה לא הלך לכיס של מנהלי בתי החולים, הוא שימש לפיתוח ולבינוי והיה אוויר לנשימה לבתי החולים הגירעוניים".
ועדת גרמן לחיזוק הרפואה הציבורית המליצה על שורת צעדים למיסוד תיירות המרפא לישראל, כולל תכנון לאומי של התחום, תיעדוף לבתי חולים בפריפריה ואיסור על קבלת תיירי מרפא בטיפולים שבהם קיים תור ארוך של ישראלים. השבת תיירי המרפא לישראל באופן מסודר ומבוקר תשפר במישרין את הטיפול הרפואי בכולנו.
10 / הלב של המערכת הן האחיות. ואנחנו זקוקים לעוד
שיעור האחיות לאלף נפש בישראל נמוך כמעט במחצית מהממוצע במדינות ה־OECD ומצוי במגמת ירידה. המחסור הזה מורגש בכל מקום: אין אחיות בבית הספר, אין די אחיות בטיפת חלב (ראו סעיף 23), ובבתי החולים הן פשוט לא עומדות בעומס. חלק ניכר מהחוויה השלילית של המאושפזים נובע מהעומס הבלתי אפשרי שמוטל על האחיות במחלקות השונות, ומהעובדה שהן עסוקות בכיבוי שריפות.
בשנים האחרונות, האחיות הן אלה שסופגות את מרב האש מהציבור המתוסכל: מקללים אותן, מאיימים עליהן ולפעמים גם מרימים יד. יעיד המקרה של האחות טובה קררו ז"ל, שהוצתה למוות בידי מטופל בחודש מארס השנה. משרד הבריאות פועל בשנים האחרונות במרץ להרחיב את מסגרות ההכשרה לאחיות, אבל זה ממש לא מספיק.
11 / שתיקת הפקסים: עברו לדיגיטלי
המהפכה הדיגיטלית של השנים האחרונות לא דילגה על העולם הרפואי: גיליונות רפואיים ממוחשבים, בדיקות דימות שפעם היה אפשר רק לחלום עליהן ותקשורת ישירה, זמינה ומהירה בין הרופאים למטופלים שלהם.
אבל בישראל המעבר לעידן הדיגיטלי הרפואי איטי באופן תמוה. רוב הדיאלוג מול קופות החולים מבוצע פנים אל פנים, במקום באמצעות המחשב, ואפילו קביעת תורים בבתי החולים נעשית, על פי רוב, בטלפון. אחת הדוגמאות המכעיסות היא קבלת טופס 17, המשמש "כרטיס כניסה" לקבלת שירותים בבית חולים על חשבון קופת החולים המבטחת. עבור טופס כזה, ברוב הקופות, תצטרכו ללכת שוב ושוב לקופה. לעיתים תידרשו לשלוח אותו במכשיר שהיה נפוץ בשנות ה־80 של המאה הקודמת: פקס.
"כל התהליך הדיגיטלי פסח על מערכת הבריאות בישראל", אומר פרופ' גמזו. "יש חוזר מנכ"ל שמחייב גישה והפניה דיגיטלית לבית חולים בלי מרדף אחרי הנייר עצמו, אבל הוא לא נאכף. בחלק ממוסדות הבריאות עובדים כמו לפני 20 שנה: הולכים לקופה לקחת את הנייר הנדרש, שולחים אותו בפקס ומחכים שעות בטלפון כדי לקבוע תור. אלו דברים שנעלמו מהעולם, אבל עדיין קיימים אצלנו".
12 / התכוננו ל"צונאמי הקשישים"
מדברים על זה המון, אבל בפועל, כמעט שום דבר לא נעשה: דוחות מדאיגים שמתפרסמים בשנים האחרונות מגלים כי שירותי הבריאות בישראל אינם מתקרבים לצרכים האדירים שמכתיב קצב הזדקנות האוכלוסייה. בתוך 20 שנה, כך על פי ההערכות, יכפיל את עצמו מספר הקשישים בישראל, לעומת היום, ויגיע ליותר מ־1.5 מיליון בני אדם. אם המדינה לא תיערך — ומיד — לקראת הזִקנה המתרחבת, מאות אלפי קשישים נכים וחולים לא יקבלו את הטיפול הרפואי והסיעודי שהם זכאים לו.
בתחילת השנה פורסמו נתוני ה־OECD על הזכויות הציבוריות שניתנות לקשישים הסיעודיים ב־14 מדינות מפותחות. מהנתונים עולה כי שיעור הקשישים הסיעודיים בישראל הוא הגבוה מביניהן ועומד על יותר מ־20 אחוז. למרות זאת, ישראל היא בין המדינות הבודדות שלא נותנות כל סיוע בקהילה לקשישים סיעודיים עם צרכים נמוכים. מבחני ההכנסה באשפוז הסיעודי הם בין המחמירים במדינות ה־OECD וכוללים מבחני נכסים של הקשישים הסיעודיים.
"יש פספוס גדול בנושא ההיערכות לטיפול בקשישים", מתריע בר ניר. "המדינה חייבת להיערך למשבר הזה ברמה הלאומית: לתמרץ רופאים להתמחות בגריאטריה, לבנות בתי חולים שיקומיים ומחלקות נוספות למונשמים ולהכין תוכניות רחבות לשיקום בית".
13 / הגדילו בקביעות את תקציב סל התרופות
עוד תופעה שגרתית מגונה בנוף מערכת הבריאות הישראלית: פעם בכמה שנים, תלוי מי השר, נקבעת התוספת המיועדת לסל התרופות, שניתן על חשבון המדינה. סך ההצעות לסל הגיע, בשנים האחרונות, לכ־2.5 מיליארד שקל. התוספת שניתנה בפועל: בין 300 ל־500 מיליון שקל. המשמעות: השמיכה קצרה, קצרה מאוד. לכן נאלצת ועדת הסל להכריע מי לחסד ומי לשבט: מי מהחולים יקבל את התרופה שהוא זקוק לה; ומי ייאלץ להסתפק בתחליפים טובים פחות או לא לקבל טיפול כלל.
כבר ב־1999 נקבע כי סל התרופות זקוק למנגנון שיעדכן אותו אוטומטית בתוספת של לפחות שני אחוזים בשנה. המנגנון הזה לא נוסד, ובכל פעם שמתחיל הדיון על סל התרופות, נוצר מאבק פוליטי, פופוליסטי ומכוער סביב תקציבו וחלוקתו. כינונו של מנגנון כזה, גם אם לא יוכל להבטיח שכל החולים יקבלו את כל התרופות — לפחות יגדיל את המעגל ויצמצם את הטקס המשפיל הזה של חולים המתחננים על חייהם.
14 / היפרדו מ"הזקנה במסדרון"
בכל שנה זה מפתיע אותנו מחדש: החורף מגיע, ועימו חוזרים המראות הבלתי נסבלים של מאות קשישים במסדרונות המחלקות הפנימיות — כאילו מדובר בגזרת גורל שאין מה לעשות נגדה. בפועל, מי שנערך בזמן יכול למנוע את המחזה המחריד הזה, שפוגע בכבוד האדם ומהווה תעודת עניות קבועה למערכת הבריאות שלנו. בבית החולים שיבא, למשל, מפנים דרך קבע מחלקות שאינן עמוסות, כמו מחלקת עיניים, לטובת אשפוז חולים בתקופות השיא, בחורף ובקיץ. הגיע הזמן שמשרד הבריאות, בשיתוף מנהלי בתי החולים, יטפל ברעה החולה הזאת וייערכו מראש לשבועות שבהם התפוסה גבוהה.
15 / הכי בריא — לא לחלות מראש: עברו לרפואה מונעת
קידום בריאות ורפואה מונעת הוא מאבני הדרך של הרפואה במאה ה־21. חלק ניכר מהמחלות הכרוניות המוכרות לנו כיום — מסוכרת ועד מחלות לב, ואפילו חלק לא מבוטל ממחלות הסרטן — ניתן למנוע באמצעות הנהגת אורח חיים בריא: שמירה על תזונה נכונה, קיום פעילות גופנית והפסקת עישון.
משרד הבריאות הצהיר כי קידום אורח חיים בריא ורפואה מונעת הוא אחד מעמודי האש שלו לשנת 2017. על הנייר זה נשמע יפה: הקטנת צריכת הסוכר, המלח והשומן הרווי לנפש, צמצום בשיעור עודף המשקל וההשמנה בקרב ילדים והקטנת מספר המעשנים הם בהחלט מטרות ראויות. אולם שוב, בפועל הנתונים מצביעים אחרת: שיעורי ההשמנה בקרב ילדים בישראל הם בין הגבוהים בעולם, ההפחתה בשיעורי המלח והסוכר במאכלים מעובדים היא זניחה, ושיעורי העישון השנה נמצאים בכלל במגמת עלייה.
16/ הקלו על המטופלים שלכם לקבל קנאביס רפואי
בשנים האחרונות תופס הקנאביס הרפואי תאוצה בטיפול במצבים רפואיים שונים, מסרטן וכאב ועד פרקינסון ודמנציה. נכון לאפריל 2017, כ־30 אלף חולים בישראל מקבלים טיפול בקנאביס, רובם חולי סרטן. אבל למרות הדרישה הגוברת לטיפול, אלפי חולים במחלות קשות, חלקם מבוגרים, ממתינים בתור חודשים ארוכים לקבלת אישור ממשרד הבריאות לגראס רפואי.
במשרד הבריאות מודים בכשל מנהלתי, ומסבירים שפשוט אין מספיק כוח אדם לטפל בגל הפניות. כרגע האישורים מונפקים בעיקר דרך מרפאות הכאב, שהתורים אליהן ארוכים כמו הנצח. בתחילת החודש דווח כי באוגוסט תותקן מערכת ממוחשבת לטיפול בפניות, שתאפשר למאה רופאים נוספים לאלה המורשים כיום להנפיק רישיונות לשימוש בקנאביס ישירות מהמרפאות. נקווה לטוב.
17 / תכננו קדימה את כוח האדם במערכת
נשמע טריוויאלי, נכון? ברור שמשרד הבריאות במדינה מערבית יתכנן לעומק את דרישות כוח האדם כמה שנים קדימה ויביא בחשבון תחלואה, גידול באוכלוסייה וכו'. אז זהו, שלא. יש במשרד כל מיני ניירות ומצגות, אבל תוכנית סדורה של ממש? זה אין.
קחו לדוגמה את אסותא אשדוד, בית החולים הציבורי הראשון שהוקם בישראל זה 30 שנה, שנפתח בימים אלו. אסותא החדש זקוק לפחות ל־2,000 עובדים, כשליש מהם רופאים ואחיות. הבשורה הזו – שבית חולים חדש זקוק לצוות רפואי – נפלה על המערכת כרעם ביום בהיר. מכיוון שאין תוכנית מוסדרת לכוח האדם הזה, הנהלת אסותא יצאה לגייס בעצמה כוח אדם. מאיפה? בעיקר מבתי החולים סמוכים, קפלן וברזילי, אבל גם ממוסדות במרכז. התוצאה: אמנם יש בית חולים חדש, אבל המוסדות הסמוכים לו נפגעים מקצועית. "אם פותחים שירותים חדשים בלי להרחיב את מסגרת כוח האדם שמאיישת אותם, בסופו של דבר הציבור לא מקבל שום תוספת בריאות", אומר ד"ר הלפרן.
דוגמה נוספת היא בית החולים שערי צדק בירושלים, שפועל להרחבת שירותיו וחיזוק מעמדו בבירה על רקע הקשיים הכלכליים בהדסה, המתחרה הגדול. המטרה חיובית, אבל הדרכים בעייתיות: כך, למשל, הסכים מנהל בית החולים, פרופ' יונתן הלוי, להעביר אליו את צוות המחלקה ההמטו־אונקולוגית ילדים של הדסה בשלמותו ‑ מהלך שאמנם נבלם השבוע על ידי בג"ץ ‑ אבל בינתיים תרם לאחד המשברים הגדולים והמורכבים בתולדות מערכת הבריאות.
18 / עשו סוף לתיזוז בין המומחים
הרבה מאוד חולים מכירים את הסיטואציה הזו: נניח שאתם סובלים זמן רב מכאב עז באזור מסוים, ניקח לדוגמה את הגב התחתון. רופא המשפחה יפנה אתכם לאורתופד, שיבקש כנראה צילום סי־טי וימתין לפענוח. אחר כך תופנו ככל הנראה לפיזיותרפיה ואם הכאב יימשך, אולי תנסו להגיע למרפאת כאב (בהצלחה עם זה, אגב). אבל במקביל, רופא אחר בכלל יחשוד שמדובר באבנים בכליות, שלישי ידרוש MRI כדי לברר אם מדובר בדלקת כלשהי, הרביעי ייטען שזו פיברומיאלגיה, והחמישי בכלל יקבע שהכל בראש שלכם ועוד רגע זה יעבור. וזה עוד לפני המנתח, שיודיע לכם שחייבים עכשיו כריתת דיסק, ולפני עמיתו שיזעק: "ניתוח?! השתגעתם?!" הבעיה בכל זה היא שכיום אין רופא שלוקח אחריות על כל המידע, מרכז את הטיפול ומנתב אותו עבור המטופל.
רופא כזה יהיה אחראי על תיאום כל הפעולות הרפואיות, קביעת הוראות הטיפול וביצוען בפועל וריכוז כלל ההמלצות מהרופאים, ויוודא כי הן מתואמות ואינן מסכנות את המטופל. כמו כן יהיה המנהל אחראי על וידוא פענוח בדיקות מעבדה, הדמיה וכל שאר הבדיקות, ניהול הרשומה הרפואית של החולה, מסירת המידע הרפואי הרלוונטי לחולה וכל מענה נוסף שיידרש במהלך הטיפול.
ואכן, ב־2012 קבע משרד הבריאות כי לפחות בתי החולים יחויבו למנות "מנהל מקרה רפואי" עבור חולים עם בעיות מורכבות ורב־תחומיות. בפועל — כמה מפתיע — אפילו זה לא קרה.
19 / תנו לרופא המשפחה יותר זמן עם כל מטופל
זה קורה לכולנו: כאב גרון או שלשולים שולחים אותך, בלית ברירה, אל רופא המשפחה. אבל שם, אחרי המתנה ארוכה בתור, אין זמן. מטופלים נכנסים ויוצאים בשרשרת. הרופא מסתפק בבדיקה קצרה, רושם לפעמים בדיקות מעבדה והופ, עובר לחולה הבא.
זו לא רק הרגשה סובייקטיבית: נתוני משרד הבריאות מגלים כי שיעור החולים בישראל שדיווחו שהיה להם מספיק זמן בביקור אצל רופא משפחה נמוך בהשוואה לממוצע של 14 מדינות ב־OECD. רק 87 אחוז מהחולים דיווחו כי הבינו את ההסבר של הרופא. במדד הזה דורגה ישראל במקום אחד לפני האחרון מתוך 14 מדינות.
למרות הלחץ והמחסור ברופאים, הקופות חייבות להקצות זמן סביר לכל מטופל, כדי שכולנו נרגיש שאנחנו מקבלים את תשומת הלב הראויה — ובעיקר כדי למנוע טעויות.
20 / הציבו בבתי החולים מומחים גם בשעות אחה"צ ובסופ"ש
בתי החולים הציבוריים מופעלים ברוב שעות היממה על ידי מתמחים — רופאים צעירים, שנמצאים עדיין בשלב ההכשרה המקצועית. הרופאים האלה עובדים סביב השעון, בלי הפסקה, ולעיתים חסרים את הידע והניסיון הנדרשים כדי לעמוד במשימות המורכבות המוטלות עליהם.
במגעים על הסכם העבודה האחרון של הרופאים, שנחתם ב־2011, עלה לראשונה הרעיון של "פול טיימרים": רופאים בכירים נבחרים, שיתוגמלו בנדיבות בתמורה להתחייבות לעבוד אך ורק במערכת הציבורית ולהיות נוכחים בבתי החולים שעות ארוכות. על פי התוכנית, רופאים מומחים שיתחייבו לעבוד במערכת הציבורית בלבד ולהקדיש לה שעות נוספות יקבלו שכר גבוה במיוחד, עד 100 אלף שקל ברוטו בחודש. התוכנית תוקצבה לפני שנתיים ב־100 מיליון שקל, אולם עד כה טרם יצאה לפועל. "אם ניתן תקציב כזה, אלינו הוא לא הגיע", אומר בכיר באחד מבתי החולים.
בתי החולים הגדולים כבר מעסיקים "פול טיימרים" במשורה, על חשבונם, אולם הקטנים מתקשים לעמוד בעלויות הללו. עידוד רופאים בכירים להקדיש את כל זמנם למערכת הציבורית כבר הוכיח את עצמו בגדול בכמה בתי חולים, וחייבים לאפשר זאת בכולם כדי לשפר את רמת הרפואה הניתנת בשעות אחר הצהריים, הלילה וסופי השבוע.
21 / תנו למד"א לטפל בחולים בשטח, לא רק להוביל אותם
למגן דוד אדום יש צי אמבולנסים גדול וצוות רפואי מיומן ומנוסה. בפועל, כל המערך המפואר הזה משמש כדי שפרמדיק יגיע למטופל, יעניק לו טיפול ראשוני – ויפנה אותו לבית החולים. אלא שצוותי מד"א יכולים לעשות הרבה יותר מזה. בתקופות של לחץ על בתי החולים — ובמקרים קלים שאינם מחייבים אשפוז — יכולים הפרמדיקים לתת טיפול רפואי בזירה בלי לפנות את המטופלים לבית החולים, ובכך להקל משמעותית את מצוקת האשפוז. השבוע, אגב, הוצגה תוכנית ראשונית כזו בפני ליצמן.
"לא חסרים לנו אמבולנסים, וזמני התגובה שלנו מהירים", אומר מנכ"ל מד"א, אלי בין. "הקמת שירות לטיפול עבור חולים שמצבם הרפואי אינו מחייב פינוי, עשוי לחסוך לחדרי המיון מאות אלפי ביקורים בשנה".
22/ הקטינו את ההוצאה הפרטית עבור שירותי בריאות
ההוצאה הממשלתית על תחום הבריאות בישראל נמוכה בהשוואה למדינות המפותחות: כ־7.4 אחוז מהתמ"ג (התוצר המקומי הגולמי) בלבד. אז מאיפה הכסף שמניע את המערכת? לפני כשנתיים פירסם משרד הבריאות כי ישראל היא אחת מחמש המדינות שבהן התושבים משלמים מכיסם הכי הרבה על בריאות: כ־40 אחוז מכלל ההוצאה בישראל על בריאות מגיעה ממימון פרטי, בעוד ממוצע ההוצאה הפרטית במדינות ה־OECD עומד על 27 אחוז. עיקר ההוצאה הפרטית שלנו הוא על ביטוחי בריאות בחברות המסחריות ובקופות החולים. 82.9 אחוז מהישראלים מחזיקים בביטוח פרטי כלשהו, לעומת ממוצע של 36 אחוז במדינות ה־OECD.
לשליש מהציבור יש היום כפל ביטוח: גם ביטוח משלים של קופת החולים וגם ביטוח מסחרי. הפרמיות שהציבור משלם עבור ביטוחי הבריאות הפרטיים גדלו בעשור האחרון בכ־160 אחוז, לעומת גידול של כ־20 אחוז בפרמיות של ביטוחים אחרים כמו ביטוח דירה ורכב.
עודף הביטוחים והנטייה לשלם יותר עבור שירותים פרטיים מעידים על חוסר האמון במערכת הציבורית: מנתוני משרד הבריאות עולה כי כמיליון אזרחים בני 20 ומעלה השתמשו בשנה האחרונה בשירותי בריאות פרטיים. משרד הבריאות פועל רבות להגביל את הרפואה הפרטית, אבל זה לא מספיק: חייבים לשפר את זמינות השירותים במערכת הציבורית ולתקן את השירותיות הלקויה שלה, כדי שיהיה אפשר לסמוך עליה שוב.
23 / שִקלו מחדש את תפקידן של תחנות טיפת חלב
במקרים רבים, הביקורים בתחנת טיפת חלב השכונתית הפכו מזמן לעניין טכני. במקום לכוון, להדריך ולחזק את המטופלות העייפות שלהן, עומדות האחיות עם משקל וסרט מדידה ומעניקות ציונים קשוחים לרכים הנולדים: מי שמן מדי, מי רזה מדי, מי עלה יפה – או לחלופין לא עלה מספיק – במשקל. הוא מחוסן? שם קובייה על קובייה? יפה. הלאה.
התחנות לבריאות המשפחה, כפי שהן מכונות היום, איבדו מזמן את מעמדן כמרכזים חיוניים לטיפול באם וביילוד. משימות חשובות מאין כמותן, כמו אבחון ליקויים התפתחותיים אצל תינוקות, איתור נשים הסובלות מדיכאון אחרי לידה או מאלימות בבית, הפכו לשורות חסרות תוכן במחשב, שמספיק לסמן לידן "וי" בלי לפעול באמת למימושן. העיקר שתחסני את התינוק.
דוח מבקר המדינה לשנת 2014 מצא כי מצב התחנות לקוי, השירות הניתן בהן אינו אחיד, העברת המידע מהן למשרד הבריאות אינה מתבצעת, והמעקב אחרי בני שלוש עד שש לוקה בחסר. אחרי עשרות שנות פעילות, המדינה חייבת להחליט מה תפקידן של התחנות האלה, ובהתאם לכך לתגבר את כוח האדם בהן ולהנחות אותו לתת שירות אמיתי בתחום קידום הבריאות ומניעת מחלות, שלו נועדו מלכתחילה. או פשוט למצוא להן, אחת ולתמיד, תחליף הולם.
24 / שקמו את מערך השיקום
מספר מיטות השיקום בישראל נמוך מאוד ביחס לשאר מדינות המערב. הבעיה מחריפה במיוחד בצפון ובדרום. על פי נתוני משרד הבריאות, באזור המרכז יש 650 מיטות שיקום, לעומת 143 מיטות בצפון ו־32 בדרום. בשנים האחרונות נוספו כ־120 מיטות שיקום כללי בישראל, אך 80 מהן היו עבור תושבי המרכז, רק 40 עבור תושבי הדרום ואפס לצפון.
הבעיה חריפה במיוחד כשמדובר בילדים: דוח מרכז המחקר של הכנסת, שפורסם ביולי לפני שנה, מגלה כי מספר מיטות השיקום לילדים ולנוער ירד בחצי, בעוד מספר הזקוקים להן דווקא עלה ברבע. על פי נתוני הדוח, ב־2014 היו בישראל 68 מיטות שיקום לילדים ונוער לעומת 129 מיטות בשנת 2005. המרכז הייעודי היחיד בישראל לשיקום ילדים ובני נוער נמצא בירושלים. ואגב, בכל מדינת ישראל מספר הרופאים המומחים לשיקום ילדים — עומד על שניים. זהו.
25 / אנחנו חייבים לדבר גם על סוף החיים
לא נעים לדבר על המוות, אבל אם כבר נגזר עלינו להיפרד מאדם יקר, רצוי לעשות את זה בבית ובלי סבל. כאן נכנסת לתמונה הרפואה הפליאטיבית, שמטרתה להקל על המטופל את ימיו האחרונים. בישראל קיימות היום רק 35 מיטות הוספיס, בשני מוסדות אשפוז בלבד - שיבא והדסה - וברגע האמת קשה למצוא בהם מקום פנוי. רוב החולים נשלחים בסוף ימיהם למות בבתי החולים, שם שירותי הרפואה הפליאטיבית דלים מאוד, ולרוב לא זמינים או מיועדים רובם ככולם לחולים אונקולוגים. במוסדות הגריאטריים כמעט אין שירותים כאלה כלל.
בשנים האחרונות מציעות כל קופות החולים שירותי הוספיס בית, הזמינים סביב השעון ומאפשרים לכל אדם העומד לסיים את חייו — בכל גיל ובכל אזור בארץ — לעשות זאת בכבוד וללא סבל. אבל למרות שהשירות החשוב הזה ניתן בחינם, בחלק גדול מהמקרים הוא אינו מגיע כלל לחולים ולבני משפחותיהם, והם מסיימים את חייהם בסבל גדול. רק מי שמודע לקיומו של השירות החיוני הזה ודורש אותו, יזכה לקבל אותו. "זה נובע מחוסר מודעות ואולי גם מפחדים של הצוות עצמו מהתמודדות עם הנושא", אומר ד"ר רוני צבר, המנהל הרפואי של צבר רפואה, שמספקת שירותי הוספיס בית. "עובדתית, לא מתקְשרים מספיק למשפחות את העובדה שסוף החיים הוא אופציה קרובה, ולכן גם לא דנים איתן על איך החיים צריכים להיראות בשלב הזה. רוב האנשים מסיימים את חייהם בבית חולים, כי איש לא הסביר להם שיש אופציה אחרת. מבחינה רפואית, ניתן להעניק בבית את כל מה שנעשה במסגרת הוספיס אשפוזי, ממשככי כאבים טיפול ועד טיפול בתסמינים אחרים. כל אדם שנמצא בשלב הסופי של מחלה קשה צריך לבחור היכן ואיך הוא מעוניין לסיים את חייו". •